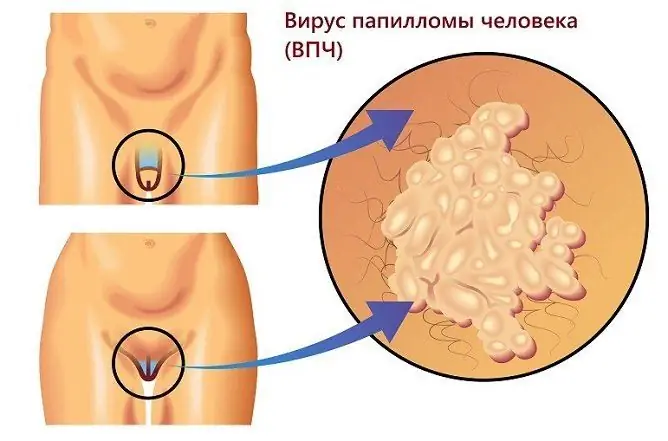
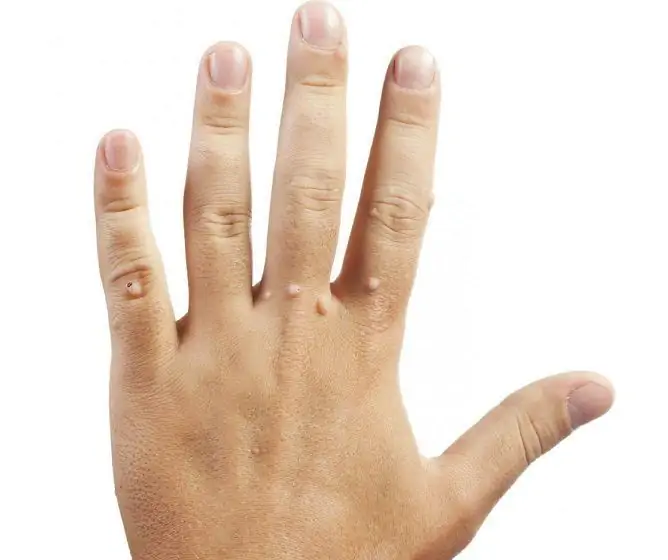
Kønsvorter
Indholdet af artiklen:
- Grundene
-
Symptomer på anogenitale vorter hos kvinder og mænd
- Kønsvorter
- Condylomas Buschke - Levenshtein
- Mulige komplikationer
-
Diagnostik
Differential diagnose
- Hvad skal man gøre
- Forebyggelse
- Video
Kønsvorter er svulster, der kan forekomme, når de inficeres med humant papillomavirus hos mænd og kvinder i forskellige aldersgrupper.
Patologien registreres oftest hos patienter under 30 år, udvikling af køns papillomer hos børn er mulig. Undersøgelser har vist, at ca. 85% af patienter med køns- og anusvorter også udvikler svulster på livmoderhalsen eller vagina.
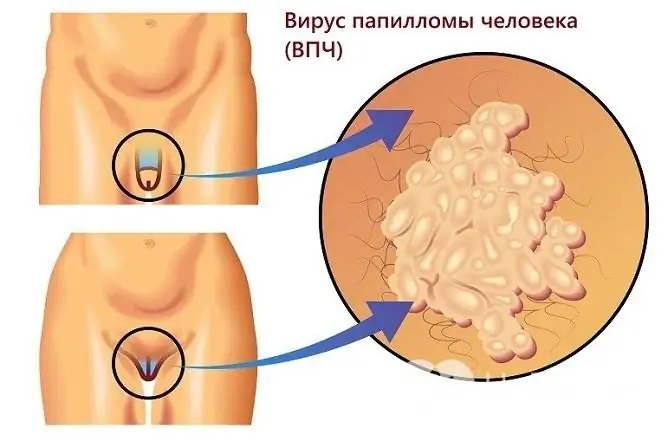
Anogenitale vorter eller kondylomer er forårsaget af det humane papillomavirus
I nogle tilfælde kan neoplasmer spontant regressere, selvom deres ondartede transformation også er mulig.
Hvis der findes neoplasmer i det anogenitale område, skal du konsultere en gynækolog eller dermatovenerolog. Valget af terapiordningen udføres under hensyntagen til lokalisering af uddannelse, tilstedeværelsen af samtidige patologier, den generelle sundhedstilstand og patientens ønsker.
Grundene
Human papillomavirusinfektion refererer til sygdomme, der kan overføres seksuelt. Indtil i dag er rollen som det humane papillomavirus (HPV) i udviklingen af nogle kræftformer (kræft i livmoderhalsen, penis, vagina, anus osv.) Allerede blevet bevist.
Papillomavirus har epiteliotropi og detekteres på huden, bindehinden, på slimhinderne i mundhulen, spiserøret, bronchi, endetarmen og organerne i reproduktionssystemet. Infektion med en stamme af papillomavirus, der forårsager anogenitale formationer, letter ved hyppige ændringer i seksuelle partnere, tidlig begyndelse af seksuel aktivitet og nægtelse af at bruge barriere til prævention.
Infektion er mulig gennem seksuel og husholdningskontakt såvel som under medicinsk manipulation (man kender tilfælde af infektion af medicinsk personale fra inficerede patienter), et barns passage gennem en inficeret mors fødselskanal. Derudover er transplacental infektion hos fosteret mulig i nærvær af en virusinfektion hos en gravid kvinde.
Risikofaktorer inkluderer:
- dårlige vaner;
- hyppige smitsomme sygdomme
- kroppens hypotermi;
- ændringer i hormonniveauet
- brug af intrauterine præventionsmidler
- brugen af immunsuppressive lægemidler;
- inflammatoriske processer i kroppen.
Genitale papillomer kan gentage sig under graviditeten, i denne periode på baggrund af ændringer i kvindens krop kan neoplasmer blive løs og vokse. Ofte er der en uafhængig regression af formationer efter fødslen.
HPV-infektion kombineres ofte med andre seksuelt overførte sygdomme.
Symptomer på anogenitale vorter hos kvinder og mænd
Papillomavirus inficerer epitelceller og forårsager ændringer i deres struktur (godartet eller ondartet neoplasi). Inkubationsperioden for virusinfektion er normalt 3-6 måneder, men det kan være op til flere år. I mangel af behandling kan neoplasmer forsvinde alene, forblive uændrede eller udvikle sig.
Vorter i det anogenitale område, som det ses på billedet, er normalt kødfarvede, brune eller sorte. Flade neoplasmer generer som regel ikke patienten; når de øges og når store størrelser, forårsager de ubehag. Smerter og kløe kan forekomme under samleje, når du fjerner hår i intime områder.
Anogenitale vorter er hovedsageligt placeret på steder med vævsskade under langvarig kontakt med fugt:
- anal område;
- urinrørets mund
- små skamlæber;
- vagina;
- Livmoderhalsen
- forhuden;
- penisens hoved.
Med en betydelig størrelse eller antal af neoplasmer af denne type i urinrørets mund er det muligt at overlappe urinrørets lumen, hvilket fører til en forsinkelse og / eller smertefuld vandladning. Hvis denne vækst opstår i analområdet, kan patienter opleve ubehag under afføring.
Kønsvorter
Kønsvorter er neoplasmer med en tynd stamme eller bred base, der kan ligne en enkelt knude eller flere udvækst, der ligner en hanekam. Deres udseende er mulig både på huden og på slimhinderne.
Condylomas Buschke - Levenshtein
Med udviklingen af kondylom Buschke-Levenshtein udvikler patienten flere formationer, som derefter smelter sammen. Neoplasma har en bred base, væksterne er adskilt af riller, over tid bliver de ru til berøring, dækket af skalaer. I furer akkumuleres normalt gennemsigtigt indhold, som har en ubehagelig lugt. Uddannelse er tilbøjelig til malignitet.
Mulige komplikationer
Komplikationer af patologi kan være:
- blødning fra en neoplasma (udvikler sig normalt med mekanisk beskadigelse af væksten, herunder ved barbering, under samleje)
- tilføjelsen af en bakteriel infektion med udviklingen af en purulent proces;
- papillomatose (multiple papillomer);
- ondartet transformation.
Der er typer papillomavirus med høj og lav onkogenicitet. Almindelige stammer forårsager udvikling af vorter, papillomer. Meget onkogene stammer påvises i 50-80% af tilfældene med moderat og svær dysplasi, som er præcancerøse tilstande, såvel som i 90% af tilfældene med invasiv kræft.
Med malignitet viser neoplasma vækst, ulcerater, blødninger.
Diagnostik
De vigtigste diagnostiske metoder inkluderer en objektiv undersøgelse, cytologisk undersøgelse af udstrygninger og biopsier. En generel blod- og urintest kan være påkrævet. Med asymptomatiske og patologiske former for patologi tyder de på polymerasekædereaktionsmetoden.
Diagnose af neoplasmer med endofytisk vækst er ofte et problem, da der ikke er nogen udtalt epitel læsioner.
Differential diagnose
Differentiel diagnose af kønsvorter udføres med kønsherpes, molluscum contagiosum, mol. Med kønsherpes vises en gruppe små bobler fyldt med gennemsigtigt indhold på huden. I modsætning til vorter har herpes normalt mere markante kliniske manifestationer (smerte, forbrænding, kløe i lysken, erosion på stedet for de åbnede vesikler, en stigning i kropstemperaturen til 38 ° C, en stigning i de inguinale lymfeknuder).
Bløddyr contagiosum ligner visuelt en almindelig bums, der kan vises på enhver del af kroppen, inklusive i det anogenitale område. Neoplasmas overflade har en perlemorfarve, uddannelsen har et navleindtryk i midten. Når der trykkes på, frigøres et grødet indhold fra det.
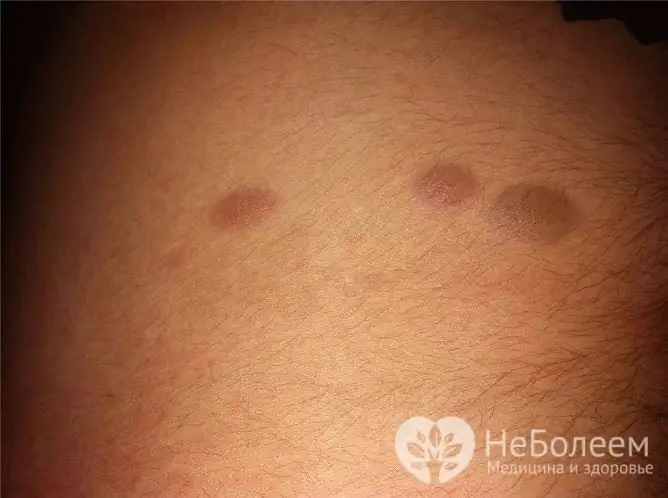
Mørke kondylomer ligner undertiden mol.
Muldvarpe kan lokaliseres i perineum hos kvinder og mænd. De stiger normalt ikke over hudens niveau, er små og mørke i farven. Hvis en muldvarp stiger over hudens niveau, kan den forveksles med en vorte.
Hvad skal man gøre
Den vigtigste behandlingsmetode er fjernelse af neoplasmer. Generel behandling er at styrke immunforsvaret for at forhindre gentagelse. Til dette kan antivirale, immunmodulerende lægemidler, vitamin- og mineralkomplekser ordineres.
Metoder til fjernelse af kønsvorter
| Metode | Beskrivelse |
| Kryodestruktion | Ved hjælp af flydende kvælstof fjernes små neoplasmer normalt i skeden på hovedet af penis |
| Elektrokirurgisk metode | Denne metode kan bruges til at eliminere store formationer. |
| Fjernelse af laser | Den kan bruges på svært tilgængelige steder. |
| Kirurgisk excision | Det bruges sjældent, kun i tilfælde, hvor andre metoder af en eller anden grund ikke er egnede. |
Under graviditet anbefales behandling i de tidlige stadier under anvendelse af kun fysiske destruktive metoder (for eksempel kryodestruktion, kuldioxidlaser. Generelle antivirale lægemidler anvendes ikke i dette tilfælde.
Forebyggelse
Til forebyggelsesformål anbefales det:
- rettidig behandling af seksuelt overførte infektioner;
- brugen af barriere til prævention (især når du skifter en seksuel partner)
- undgåelse af promiskuøst samleje
- øget immunitet
- iført undertøj fremstillet af naturlige materialer;
- afslag på at bruge andres hygiejneartikler
- overholdelse af reglerne for personlig hygiejne.
Tilbagefald forekommer hos ca. 25% af patienterne inden for 3 måneder efter behandlingen. Normalt er gentagelse ikke forbundet med reinfektion fra en seksuel partner, men med reaktivering af infektionen.
Video
Vi tilbyder at se en video om emnet for artiklen.

Anna Aksenova Medicinsk journalist Om forfatteren
Uddannelse: 2004-2007 "First Kiev Medical College" specialitet "Laboratoriediagnostik".
Har du fundet en fejl i teksten? Vælg det, og tryk på Ctrl + Enter.