Vorter på penis
Indholdet af artiklen:
- Årsager til forekomst
- Måder og sandsynlighed for infektion
- Symptomer
- Diagnosticering af vorter på penis
-
Sådan behandles kønsvorter
Metoder til fjernelse af kønsvorter
- Muligheden for tilbagefald
- Video
Vorter på penis eller kønsvorter er godartede svulster på benet, kød eller lyserøde, bløde i konsistens, af ulig størrelse, tilbøjelige til fusion. Deres forekomst er forbundet med infektion med humant papillomavirus (HPV) og nedsat immunitet hos mænd. I mere end halvdelen af tilfældene forekommer infektion ved seksuel kontakt. Behandling kombinerer kirurgiske metoder og konservativ terapi, som er symptomatisk og genoprettende.
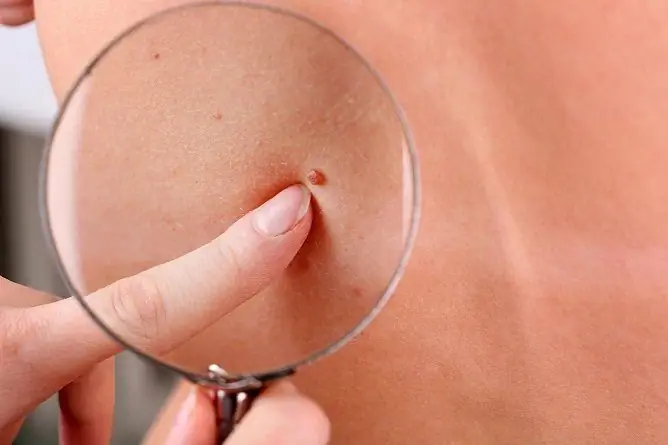
Billedet giver en idé om kønsvorter.

Kønsvorter udvikler sig på kønsorganerne som et resultat af papillomavirusinfektion
Årsager til forekomst
Vorter er forårsaget af det humane papillomavirus og er af flere typer:
- almindelig eller vulgær, ofte lokaliseret på hænderne;
- flad eller ungdommelig er placeret på ansigtets og hændernes hud;
- kønsvorter forekommer på kønsorganerne omkring anusen i lysken.
Der er også senile vorter eller aldersrelaterede keratomer, der ikke er forbundet med en virusinfektion, normalt placeret på nakke, ansigt, bagagerum. De ligner mørke vækster dækket af løse hornede masser.
Vorter på penis er kønsvorter af viral oprindelse. Der er mange stammer af virussen, hvoraf mere end 40 forårsager typiske masser i kønsområdet hos mænd. Oftest er disse 6 og 11 typer vira.
Måder og sandsynlighed for infektion
Den vigtigste infektionsvej er seksuel. Sandsynligheden for infektion øges, hvis følgende disponerende faktorer er til stede:
- tidlig seksuel aktivitet
- et stort antal seksuelle partnere;
- ubeskyttet sex.
Indtagelse af HPV i kroppen fører ikke altid til kliniske manifestationer. Selvhelbredelse inden for 6-12 måneder eller langvarig asymptomatisk transport er mulig. Vorter på kønsorganerne vises, når papillomavirus aktiveres, hvilket opstår, når immuniteten falder, og dette letter ved:
- langvarig hypotermi
- overdreven fysisk og følelsesmæssig stress
- alkoholmisbrug, tobaksrygning;
- virale, bakterielle, svampeinfektioner;
- trauma;
- onkologiske sygdomme;
- hormonelle lidelser;
- tager visse lægemidler.
Hos mere end halvdelen af patienterne forekommer karakteristiske vækster på penis inden for 3 måneder fra øjeblikket af seksuel kontakt med en partner, der er inficeret med det humane papillomavirus.
Symptomer
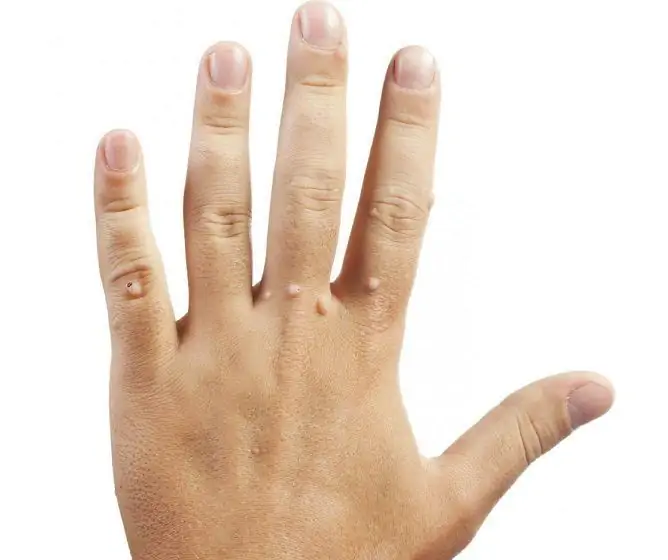
Kønsvorter kan være enkelt eller flere, små og signifikante i størrelse. Normalt vises små lyserøde knuder først, som, når sygdommen skrider frem, danner vækster i form af papiller, der ligner en hane kam eller blomkål i form (se foto). De er bløde at røre ved og har en base eller et ben. Nogle gange når de flere centimeter. Typiske lokaliseringssteder hos mænd:
- koronal rille;
- penisens hoved
- forhuden indre blad
- urinrørets slimhinde
- skrotal hud
- området omkring anus.
Ofte er der ingen klager over kløe eller ømhed. Blødning og gråd er bekymrende for traumatisering af neoplasmer. Ubehag under vandladning er mulig, hvis kondylomer er placeret i urinrøret og under afføring - hvis det er i anus.
Diagnosticering af vorter på penis
Når vorter vises på penis, ser patienter normalt en hudlæge. For at stille en diagnose skal lægen:
- interviewer patienten
- finder ud af historien om sygdommens udvikling;
- gennemfører en ekstern undersøgelse
- tager en skrabning eller udstrygningsaftryk til cytologisk undersøgelse;
- tager biopsimateriale til histologisk undersøgelse i tilfælde af mistanke om dannelse af en ondartet karakter;
- ordinerer blodprøveudtagning for at bestemme typen af papillomavirus ved polymerasekædereaktion (PCR);
- undersøger for seksuelt overførte infektioner.
For en vellykket behandling er det nødvendigt at undersøge den seksuelle partner for tilstedeværelsen af HPV og sygdomme, der er seksuelt overførte. Hvis der opdages kønsvorter, lokaliseret i urinrøret, kan det være nødvendigt at konsultere en urolog og foretage ureteroskopi - undersøgelse af kanalen ved hjælp af en speciel optisk enhed.
Sådan behandles kønsvorter
Terapi for kønsvorter er designet til at løse følgende hovedopgaver:
- forbedre immunitet
- fjerne eksisterende vorter
- forhindre udseendet af nye kønsvorter.
Virussen findes i den menneskelige krop i to former: episomal, når den er uden for cellekromosomet, og introsomal, når den indsættes i det cellulære genom. Den første betragtes som inaktiv og godartet, den anden er en aggressiv form for parasitisme af virussen, der fører til begyndelsen af kliniske manifestationer af sygdommen. Målet med behandlingen er at gøre virussen inaktiv.
| Terapeutisk opgave | Egenskab |
| Øg immuniteten |
Virussens aktivitet i den menneskelige krop og derfor tilstedeværelsen eller fraværet af kliniske manifestationer afhænger direkte af immunitetstilstanden. Et fald i kroppens generelle modstand er en forudsætning for udseendet af kønsvorter. Det er bevist, at naturlig immunitet inden for to år er i stand til uafhængigt at klare det humane papillomavirus, der er kommet ind i kroppen i ni tilfælde ud af ti. For at øge effektiviteten af det lokale immunrespons anvendes antivirale og immunmodulatoriske lægemidler: Allokin-alfa, Interferon, Groprinosin, Isoprinosin, Cycloferon, Viferon, Epigen Intim, Immunomax, Likopid, Aldara osv. Formen for frigivelse er anderledes: opløsning til injektioner, tabletter, suppositorier rektal, creme, spray. Dosis af lægemidlet, hyppigheden af brugen, behandlingsvarigheden bestemmes af en specialist. For at øge effektiviteten af behandlingen ordineres ofte flere lægemidler samtidigt i forskellige doseringsformer. |
| Fjernelse af kønsvorter |
Der er forskellige måder at fjerne eksisterende formationer på: kirurgisk, elektrokoagulation, laser, kryodestruktion med flydende kvælstof ved brug af kauterisering med kemikalier. Behandling bør ikke kun begrænses til fjernelse af eksisterende kondylomatøs vækst. Det er nødvendigt at behandle på en omfattende måde. Immunmodulatorisk, antiviral terapi fører ofte til regression af små vorter og en reduktion i størrelsen af store vorter. Desuden fremmer ødelæggelsen af vorter uden systemisk behandling spredningen af infektion til den tilstødende hud og slimhinde i penis, hvilket øger muligheden for gentagelse af sygdommen. |
| Forebyggelse | For at forhindre sygdomme forårsaget af HPV er det nødvendigt at føre en sund livsstil, som bidrager til en stigning i ikke-specifik immunitet. Virussen har en seksuel overførselsvej, så det er vigtigt at danne den korrekte stereotype af seksuel adfærd: valget af en seksuel partner, afvisning af tilfældige forhold, brugen af barriere prævention. Til primær forebyggelse er der udviklet en fire-komponent vaccine, der er effektiv mod onkogene HPV-stammer - type 6, 11, 16 og 18 (Gardasil). I nogle lande er vaccinen inkluderet i den obligatoriske vaccinationsplan for piger i alderen 9 år og ældre som beskyttelse mod kræft i livmoderhalsen, vagina og vulva. Verdenssundhedsorganisationen anbefaler vaccination ikke kun piger, men også drenge mellem 9 og 17 år. Vaccination er kun til profylaktisk formål og bruges ikke til behandling af en allerede eksisterende sygdom. Den største virkning opnås, hvis brugen af vaccinen startes inden seksuel aktivitet. Kurset består af 3 injektioner, injektioner foretages i skulderens deltamuskulatur. Den anden og tredje vaccination gives to måneder og seks måneder efter den første injektion. Vaccination beskytter mod infektion med de farligste HPV-stammer: type 16 og 18 hos mænd kan forårsage anal- og peniscancer, type 6 og 11 - kønsvorter og nogle potentielt præcancerøse læsioner. Indtil 2018 blev introduktionen af vaccinen anbefalet til mennesker fra 9 til 26 år. I 2018 var brugen af en ni-valent vaccine (Gardasil 9), der var effektiv mod 6, 11, 16, 18, 31, 33, 45, 52 og 58 stammer af virussen, tilladt hos patienter i alderen 27-45 år. Vaccinen indeholder ikke kviksølvholdige forbindelser, levende eller døde vira, men kun viruslignende partikler, der ikke formerer sig i menneskekroppen. Antallet af bivirkninger, når du bruger det, er ubetydeligt. |

Du kan ikke selv fjerne kønsvorter, dette skal kun udføres af en læge
Metoder til fjernelse af kønsvorter
Metoder til at slippe af med kønsvorter er forskellige, hver har sine egne fordele og ulemper.
| Metode | Funktion, applikation |
| Kirurgisk excision | Fjernelse udføres med en skalpel under lokal eller spinalbedøvelse. Valget af smertelindring afhænger af vorternes størrelse og deres placering. Anvendelsen af en elektrokoagulator eller et radiobølgeapparat "Surgitron" under kirurgisk excision kan reducere vævstraume og straks kauterisere karene: kønsvorter forsynes godt med blod, og når det fjernes, dannes en blødende såroverflade. |
| Elektrokoagulation | Ødelæggelse af vorter med vekselstrøm. Metodens grundlæggende princip er at konvertere højfrekvent strøm til termisk energi. Proceduren udføres ved hjælp af et elektrokirurgisk højfrekvent apparat. Virkningen på skibene, hvis integritet krænkes under fjernelse af neoplasmer, fører til, at de krøller og stopper blødningen. |
| Radiobølgeeksponering | Berøringsfri metode til fjernelse af neoplasmer ved hjælp af højfrekvente radiobølger. Den nødvendige effekt opstår på grund af den varme, der genereres i vævet, når den kommer i kontakt med en speciel elektrode, der transmitterer højfrekvente radiobølger. Fordele ved metoden: sterilitet, blodløshed, minimalt traume, god kosmetisk effekt under heling. |
| Kryodestruktion | Metoden er baseret på brugen af den destruktive kraft ved lav temperatur, hvilket tvinger væsken i levende celler til at fryse. Den mest almindelige måde at fryse kønsvorter på er at bruge flydende nitrogen som en køleopløsning. Det fødes gennem et tyndt rør kaldet en kryoprobe. Metoden giver mulighed for fuldstændig og nøjagtig ødelæggelse af formationen, mens det omgivende væv er minimalt beskadiget, blødning udvikler sig ikke. Læsionerne heler hurtigt efter proceduren uden dannelse af grove ar. |
| Laserdampning (fordampning) | For at fjerne neoplasmer anvendes en kuldioxid- eller neodym-laser: der opstår en meget hurtig fordampning af væv og intracellulær væske og derefter fuldstændig forbrænding af den tørre rest. De negative aspekter af proceduren inkluderer manglen på materiale til histologisk undersøgelse. |
| Kauterisering med kemikalier | Til destruktion anvendes specielle keratolytiske præparater indeholdende en blanding af organiske og uorganiske syrer (Solkoderm, Kollomak osv.). Det anbefales ikke at fjerne kønsvorter alene. Påføringen af midlet på kondylomer skal udføres af en dermatovenerolog i behandlingsrummet på poliklinikken. Dette gøres ved hjælp af en applikator eller en glaskapillær uden at påvirke de sunde omgivende væv. Tilstedeværelsen af talrige eller signifikante størrelsesformationer udføres ikke samtidigt, men i flere faser med et bestemt tidsinterval (2-3 uger). |
| Cytotoksisk ødelæggelse | Lægemidlerne (Podophyllin, Kondilin, 5-fluorouracil) undertrykker DNA-syntese og celleproliferation. Condilin (det aktive stof er podophyllotoxin) kan bruges af patienten alene, men med alle forholdsregler: Påfør med en bomulds- eller plastpind strengt på dannelsen uden at påvirke det omgivende væv. Udvikling af lokale inflammatoriske reaktioner er mulig. |
Valget af metode udføres af en specialist. Det tager hensyn til vorternes art og lokalisering, tilstanden af patientens immunsystem, tilstedeværelsen af samtidig patologi.
Muligheden for tilbagefald
Der er en risiko for gentagelse efter fjernelse af kønsvorter med en hvilken som helst metode. For at minimere det skal du:
- kompleks behandling
- dispensary observation efter fjernelse af formationer;
- undersøgelse og behandling af den seksuelle partner
- overholdelse af forebyggende foranstaltninger.
Kun opfyldelsen af alle krav gør det muligt at opnå et varigt positivt resultat.
Video
Vi tilbyder at se en video om emnet for artiklen.

Anna Kozlova Medicinsk journalist Om forfatteren
Uddannelse: Rostov State Medical University, specialitet "General Medicine".
Har du fundet en fejl i teksten? Vælg det, og tryk på Ctrl + Enter.