Intervertebral brok
Indholdet af artiklen:
-
Hvad er patologi
- Funktioner af rygsøjlens struktur
- Mekanismen for udvikling af sygdommen
- Hvorfor patologi udvikler sig
- Typer
-
Symptomer på intervertebral brok
- Cervikal
- Bryst
- Lumbosacral region
- Konsekvenser og mulige komplikationer
- Diagnostiske metoder
-
Sådan slipper du af sygdommen
- Behandling uden operation
- Indikationer for kirurgisk behandling
- Typer af operationer
- Postoperativ periode
- Video
Hernierede diske er en af de mest almindelige årsager til rygsmerter. Patologi er kendetegnet ved et fremspring på den intervertebrale skive placeret mellem hvirvellegemerne. I de fleste tilfælde er en brok en komplikation af osteochondrose. Når symptomer opstår, skal du konsultere en læge og gennemgå en undersøgelse, tidlig påvisning af patologi øger effektiviteten af behandlingen. Til behandling anvendes konservative metoder, hvis der ikke er nogen effekt, udføres en operation.
Hvad er patologi
Intervertebral brok er en sygdom, hvor kernen pulposus af den intervertebrale disk buler ud. Mekanismen for udvikling af sygdommen er forbundet med rygsøjlens struktur.

Hernieret skive dannes på grund af degenerative processer i skiven, der adskiller hvirvlerne
Funktioner af rygsøjlens struktur
Rygsøjlen består af 33-34 hvirvler, som er forbundet med hinanden ved elastiske skiver. Takket være sidstnævnte sikres rygsøjlens mobilitet og fleksibilitet.
Diskstrukturen er som følger:
- nucleus pulposus - placeret indeni, blød, har en gelignende konsistens og er 90% vand;
- annulus fibrosus - placeret uden for, fast og holdbar, den omgiver og afgrænser kernen pulposus.
De cervikale skiver er mindre, lændeskiverne er de største.
Mekanismen for udvikling af sygdommen
Normalt er hver intervertebral skive placeret strengt mellem kroppen af to hvirvler. Hvis det går ud over dette interdiskrum, udvikler en rygmarvsbrok.
Udviklingen af sygdommen er normalt forbundet med diskdegeneration (slid). Annulus fibrosus mister sin elasticitet, tårer og revner kan udvikle sig. Alt dette fører til fremspring af nucleus pulposus.
Hvorfor patologi udvikler sig
Der er ingen eneste grund, der kan føre til sygdommens udvikling. I de fleste tilfælde er dannelsen af en brok forbundet med osteochondrose i rygsøjlen. Dette er en degenerativ-dystrofisk sygdom, hvor den intervertebrale skive mister sin elasticitet og tørrer ud. Dens højde falder, så enhver fysisk aktivitet kan føre til skade.
Hvilke faktorer øger sandsynligheden for forskydning af intervertebral skive:
- løfter vægte;
- skarpe vridningsbevægelser
- langvarig siddestilling
- fedme
- overdreven fysisk aktivitet
- overbelastning af rygsøjlen forbundet med flade fødder og iført ubehagelige sko;
- pludseligt ophør med regelmæssig motion.
Genetisk disposition spiller også en rolle. En brok i det intervertebrale rum kan udvikle sig ikke kun som en komplikation af osteochondrose, men også med traumer og krumning i rygsøjlen hos personer med udviklingsmæssige anomalier, der fører til overbelastning af rygsøjlen.
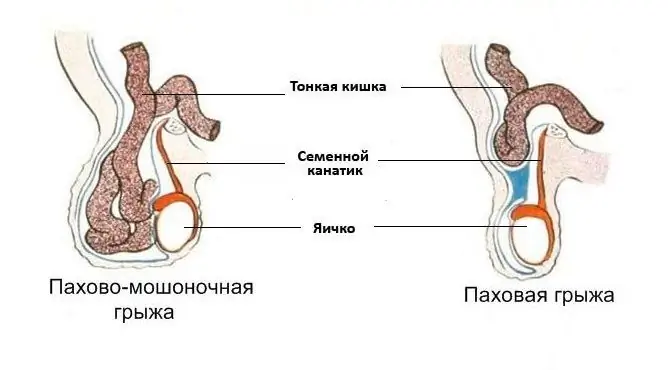
Typer
Enhver del af rygsøjlen kan blive påvirket, men oftest lumbosacral og cervical. Kliniske symptomer afhænger af lokalisering, hver type sygdom har sine egne symptomer. Der er følgende typer patologi under hensyntagen til placeringen:
- Lumbosacral brok er den mest almindelige. I 90% af tilfældene er fremspringet lokaliseret på L4-L5- og L5-S1-niveauet.
- Den cervikale rygsøjle er den næst mest almindelige.
- Brystområdet er ekstremt sjældent.
Afhængigt af stadiet af brokdannelse skelnes der mellem følgende typer:
- prolaps;
- fremspring
- ekstrudering
- diskbinding.

En brok er et fremspring på kernens pulposus på skiven ud over annulus fibrosus
Symptomer på intervertebral brok
I begyndelsen af dannelsen af en brok manifesterer sygdommen sig normalt ikke på nogen måde, personen mistænker ikke, at han er syg. Symptomer vises, når buen komprimerer de omgivende nerver og blodkar. Kliniske manifestationer afhænger primært af typen af sygdom.
Cervikal
Det vigtigste symptom på sygdommen er smerter i nakken. Smertsensationer øges med belastning, fald i liggende stilling. Smerten er kedelig i naturen, den kan udstråle til den øvre del.
Ud over smertesyndromet, når nerverne komprimeres, opstår der en krænkelse af innervering:
- følelsesløshed i fingrene
- ændringer i trofisk hud
- periodisk svimmelhed
- hovedpine;
- udsving i blodtrykket.
Sværhedsgraden af symptomer afhænger af størrelsen på fremspringet og graden af nervekompression.
Bryst
Smerten er oftest lokaliseret i øvre del af ryggen. Det øges med fysisk anstrengelse, forlænget ophold i en ubehagelig position. Smerten kan også lokaliseres i brystområdet, der minder om hjerte- eller mavesygdomme.
Lumbosacral region
Smerten er lokaliseret i nedre del af ryggen og udstråler ofte til underekstremiteterne, korsbenet, kønsorganerne. Smertefulde fornemmelser øges med anstrengelse, passerer i hvile.
Der er andre symptomer forbundet med nedsat innervering:
- følelsesløshed og prikken i benet;
- muskelsvaghed i underbenet
- nedsat følsomhed
- bækkenlidelser - urin og fækal inkontinens, erektil dysfunktion.
Lokalisering af symptomer kan være anderledes - kun lår, lår og underben, fra balder til fingerspidser. Det afhænger af, hvilken nerve der er klemt.

Det vigtigste symptom, som patienter, der lider af en intervertebral brok henvender sig til lægen, er smerter i rygsøjlen
Konsekvenser og mulige komplikationer
Med tidlig påvisning af sygdommen og begyndelsen af behandlingen er prognosen gunstig. I ca. 75% af tilfældene forbedres tilstanden inden for 4-6 uger, men der er en høj risiko for tilbagefald.
Det kliniske billede er ikke begrænset til kun de vigtigste symptomer. I nogle tilfælde udvikles komplikationer, der ændrer symptomerne. Komplikationer kan være forskellige, afhængigt af hvilken del af rygsøjlen brok er placeret i.
| Lokalisering | Typiske komplikationer |
| Cervikal |
Den mest almindelige komplikation er vertebral artery syndrom. Rygsøjlearterien er komprimeret, hvilket forsyner hjernen. Klinisk manifesteres dette af følgende symptomer: · Støj i ørerne · Svimmelhed · tab af bevidsthed; • lysglimt i øjnene; • manglende koordinering. I alvorlige tilfælde kan vertebralarteriesyndrom forårsage forbigående iskæmiske anfald (TIA), en forbigående overtrædelse af blodtilførslen til hjernen. |
| Bryst | En brok i thoraxryggen kan komprimere de viscerale grene, der innerverer de indre organer. Derfor kan en komplikation af sygdommen være en forstyrrelse af spiserøret, bronkierne, leveren, bugspytkirtlen, tarmene. |
| Lumbosacral region | Ofte er det kompliceret af radikulært syndrom (radikulopati). Dette er en tilstand, hvor rygsøjlen er komprimeret, hvilket fører til svær smertesyndrom. |
En anden komplikation, der kan udvikles i alle typer sygdomme, er diskogen myelopati. Dette er en tilstand, hvor en udbulende skive får rygmarven til at indsnævre og komprimere rygmarven. Der er motoriske eller sensoriske lidelser på den ene side:
- parese af underbenet (højre eller venstre) med tab af senereflekser;
- tab af følsomhed
- dysfunktion i bækkenorganerne - urin og fækal inkontinens.
Over tid forværres tilstanden, ændringerne bliver irreversible.
Diagnostiske metoder
Det er muligt at mistanke om tilstedeværelsen af en rygmarvsbrok ved de karakteristiske symptomer, men der kræves yderligere undersøgelse for at stille en diagnose. Magnetisk resonansbilleddannelse (MRI) betragtes som guldstandarden, men andre tests er undertiden nødvendige.
| Diagnostisk metode | Hvem bliver vist | Forklaring |
| Almindelig radiografi | Alle syge | En tilgængelig, men utilstrækkelig informativ metode. På den almindelige røntgen kan du se tegn på osteokondrose og anomalier i rygsøjlens udvikling, men det fungerer ikke at diagnosticere patologien på de intervertebrale skiver. |
| Magnetisk resonansbilleddannelse (MR) | Alle syge | MR eller CT hjælper med at opdage patologi. Bløde strukturer såsom en intervertebral disk visualiseres bedre på MR. Undersøgelsen hjælper med at bestemme placeringen og størrelsen på fremspringet. |
| Doppler-ultralyd (USDG) af skibe | Med skade på livmoderhalsen | Fremspringet på skiven i livmoderhalsen kan ikke kun presse nervevævet, men også karene. Dette er en indikation til udførelse af vaskulære undersøgelser (USDG for kar). |
| Elektrokardiografi (EKG) | Med skade på thorax rygsøjlen | Når en disk er involveret i brystområdet, kan symptomer efterligne angina pectoris. For at udelukke kardiologisk patologi udføres et EKG. |

MR er den vigtigste metode til diagnosticering af intervertebrale brok
Sådan slipper du af sygdommen
Der er flere behandlinger for sygdommen. Konservativ terapi eller kirurgi kan anvendes. Valget af terapeutisk taktik afhænger af flere faktorer - fremspringets størrelse og placering, sværhedsgraden af symptomer, tilstedeværelsen af komplikationer og sygdommens varighed.
Behandling uden operation
I 90% af tilfældene kan sygdommen behandles med konservativ behandling. Konservativ terapi er kompleks i naturen - medicin, paravertebrale blokader, fysioterapiprocedurer og fysioterapiøvelser ordineres. Varigheden af behandlingsforløbet skal være mindst 1 måned.
| Behandlingsmetode | Forklaring | |
| Narkotikabehandling | Ikke-steroide antiinflammatoriske lægemidler (NSAID'er) |
NSAID'er ordineres for at lindre smerter og lindre betændelse. Systemiske NSAID'er anvendes: Meloxicam; Diclofenac (Dicloberl); Ibuprofen · Naproxen. |
| Muskelafslappende midler |
Centrale muskelafslappende midler ordineres for at lindre muskelspændinger, da muskelhypertonicitet forværrer nerveindfangning. Følgende stoffer anvendes: · Mydocalm; · Miaxil; · Toccata. |
|
| B-vitaminer | B-vitaminer ordineres for at forbedre trofismen af nervefibre. | |
| Paravertebral blokade | Paravertebral blokade er ordineret for at lindre smerter. Essensen af proceduren er introduktionen af anæstetika og glukokortikoider i paravertebrale væv. | |
| Fysioterapi |
I den akutte periode af sygdommen anvendes følgende fysioterapeutiske metoder: · UHF; · Ultrafonophorese med hydrokortison; · Elektroforese. De sigter mod at reducere betændelse og ødem og forbedre blodcirkulationen. Efter lindring af akutte manifestationer anvendes zoneterapi og mudderterapi. Trækkraftsterapi har en god effekt, der sigter mod at øge afstanden mellem hvirvellene og reducere belastningen på den mellemhvirvelskive. |
|
| Fysioterapi | En vigtig del af behandlingen er fysioterapiøvelser (træningsterapi). Ved hjælp af specielle øvelser kan du opnå strækning af rygsøjlen og styrke den muskulære ramme. Således reduceres belastningen på den berørte disk. Ud over træningsterapi bruges massage til at forbedre blodcirkulationen og reducere muskelspændinger. | |
Effektiviteten af behandlingen påvirkes også af overholdelse af generelle anbefalinger:
- sove på en hård overflade eller et gulv
- vælg en ortopædisk pude;
- udelukke tung fysisk aktivitet
- bevæge sig mere i løbet af dagen.
Indikationer for kirurgisk behandling
Kirurgi er den mest effektive og radikale behandlingsmetode, men kirurgisk indgreb er uundgåeligt forbundet med en høj risiko for postoperative komplikationer, så denne behandling er ikke indiceret for alle. Kirurgi er påkrævet i ca. 10% af tilfældene.
I hvilke tilfælde er kirurgisk indgreb angivet:
- Smertsyndrom stopper ikke inden for 1,5 måneder efter konservativ behandling.
- Sygdommen blev kompliceret af diskogen myelopati, vertebral artery syndrom.
- Dysfunktion i bækkenorganerne (urin og fækal inkontinens, erektil dysfunktion) er til stede.
Beslutningen om behovet for en operation træffes på individuel basis. Patientens alder, generelle tilstand og tilstedeværelsen af samtidige sygdomme tages også i betragtning.

10% af patienterne med intervertebral brok har behov for operation
Typer af operationer
Formålet med operationen kan være at fjerne en brok eller dekomprimere rygmarven (hvis der opstår komplikationer). Behandling kan udføres med laminektomi, mikrodiscektomi eller fjernelse af endoskopisk brok.
| Driftens navn | Fordele og ulemper | Forklaring |
| Laminektomi |
Den eneste fordel er, at der ikke er behov for specielt udstyr. Ulemper: · Traume · Høj risiko for postoperative komplikationer · Lang opsving. |
Laminektomi er den mest traumatiske behandling. Under operationen fjernes hvirvelbuen. Fjernelsen fører til udvidelse af rygmarvshulen og eliminerer dens kompression. I øjeblikket bruges laminektomi sjældent, fordi mindre invasive behandlinger er tilgængelige. |
| Mikrodiscektomi | Fordelene inkluderer muligheden for at fjerne en brok af enhver størrelse og placering. Ulemper: relativt traume, risiko for komplikationer (men mindre end ved laminektomi). | Fjernelse af mikrokirurgisk brok (mikrodiscektomi) anvendes i stigende grad. Operationen udføres under generel anæstesi, der foretages et snit på 3-4 cm på huden. Fjernelse af brok udføres ved hjælp af et mikroskop. |
| Endoskopisk fjernelse | Den største fordel er lav invasivitet. Ulempen er, at det er umuligt at fjerne store brok. | Den mindst invasive behandlingsmetode er fjernelse af endoskopisk brok. Operationen udføres under anæstesi ved hjælp af en speciel enhed - et endoskop. Enheden indsættes gennem små snit i huden. |
Postoperativ periode
Gendannelsestiden afhænger af operationstypen (fra 2-3 dage ved endoskopisk kirurgi til flere måneder ved laminektomi). Efter operationen anbefales det at bære en halvstiv korset i 1-2 måneder. Fysisk aktivitet er begrænset til 1 måned.
Video
Vi tilbyder at se en video om emnet for artiklen.

Anna Kozlova Medicinsk journalist Om forfatteren
Uddannelse: Rostov State Medical University, specialitet "General Medicine".
Har du fundet en fejl i teksten? Vælg det, og tryk på Ctrl + Enter.